离治愈癌症又近一步!免疫疗法,将改写癌症治疗!
 医学资讯
|
阅读量:次
医学资讯
|
阅读量:次
今年1月,癌症治疗领域发生了一件激动人心的大事——世界顶级期刊《Nature》杂志连发3篇关于肿瘤免疫疗法的研究,它们都讲的一个东西:免疫疗法迎来重大突破,我们离治愈癌症又近了一大步!

图1:《Nature》官网的新闻评论
▌传统肿瘤疗法“治标不治本”!
2018年,肿瘤免疫疗法荣获诺贝尔生理学和医学奖,足以证明全球科学界对这一治疗方法的肯定。
这仅仅只是免疫疗法的起点,作为一种刚刚诞生的治疗方法,不久的将来,免疫疗法或许真的可以治愈癌症!
除了疗效之外,免疫疗法能获奖的另一个更重要原因是,它彻底改变了以往人们对癌症的看法。
在免疫疗法诞生之前,人们治疗癌症的想法都很简单粗暴。癌细胞是个坏东西,那就把这个坏东西干掉就好了,比如:手术切掉癌细胞;放疗破坏癌细胞;化疗/靶向治疗杀伤癌细胞。然而,这些方法都不太理想。
这到底是为什么呢?随着相关研究的不断深入,研究人员们恍然大悟。原来,我们的身体无时无刻不在进行着免疫系统和癌细胞的战争。癌症的发生,其实是在这场免疫系统和癌细胞的拔河比赛中,癌细胞打败了免疫系统!在免疫系统落败的情况下,任何没法彻底清除癌细胞的治疗方法,都是“治标不治本”的!
人体的免疫系统保证了人体不受病毒、细菌等病原体的侵害,癌细胞也同样会被免疫系统识别和消灭。但癌细胞要比细菌、病毒等难搞定得多,它们“进化”出了很多应对人体免疫系统的机制,比如,通过伪装躲过免疫系统的识别,或者直接抑制免疫细胞的功能,等等。
基于这样的原理,免疫疗法的设计思路就是通过增强人体本身的免疫系统,帮助免疫系统打败癌细胞,从根源上扭转败局!
免疫疗法有很多种,这里所说的免疫疗法,特指“免疫检查点抑制剂”,包括PD-1单抗、PD-L1单抗等。
PD-1单抗和PD-L1单抗都是帮助免疫细胞中的T细胞恢复活力,从而杀伤癌细胞。然而,因为每个患者的差别都非常大,这种仅仅针对T细胞的治疗方法只对部分的患者有效,这几乎是免疫疗法目前遇到的最大阻碍。
对人体免疫系统稍有了解的人大概都知道,人体内的免疫细胞有很多种,除了T细胞,还有B细胞,NK细胞,树突状细胞,等等。它们都在这场免疫系统杀伤肿瘤细胞的战争中,发挥重要作用。
那么,为什么目前的免疫疗法只针对T细胞呢?这不是自己束缚了手脚,没法“大干一场”了吗?
▌万恶的肿瘤细胞避难所——肿瘤微环境
要解释清楚这个问题,咱们得先从肿瘤细胞的“避难所”开始讲起。
在很长一段时间里,肿瘤都被认为是“外来”的,在身体里以肿块的形式均匀生长(如下图黄框部分所示)。
然而,科学家们后来很快就发现,根本不是那么回事。恶性肿瘤是以复杂组织的形式存在的,也就是各种细胞混在一块,有血管,有细胞外基质,等等,已经类似于一种器官了(如下图绿框部分所示)。
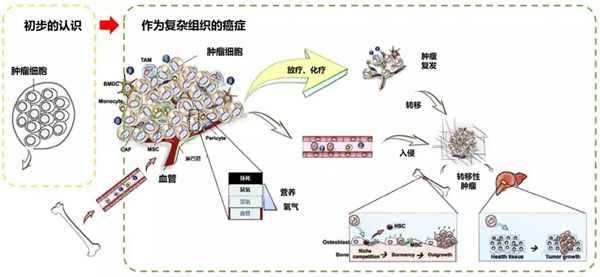
图2:癌症观演变的图解描述
到这里,我们今天的主角之一——肿瘤微环境,就正式登场了。科学家们把肿瘤细胞所处在的细胞环境叫做“肿瘤微环境”,由周围血管、其他非恶性细胞(成纤维细胞、免疫细胞、内皮细胞等)、细胞外基质,及信号分子等组成。
如果把恶性肿瘤比作“种子”,那肿瘤微环境就是让“种子”得以生长的“土壤”,在肿瘤发生、肿瘤进展和耐药过程中起重要作用!
举个例子:白血病细胞一旦从微环境中移除,进行体外培养,就会像离开了“土壤”的“杂草”那样,很快就会自发凋亡。可见其对肿瘤的重要性。
为什么肿瘤微环境那么重要?科学家们猜测,肿瘤细胞在肿瘤微环境里有“主场优势”,它们能对微环境进行改造,最终使得微环境成为战争中的“避难所”。至于肿瘤细胞是怎么改造微环境的,科学家们还不甚清楚。
▌免疫细胞竟会促进肿瘤生长!
了解了肿瘤微环境的定义,大家应该发现,免疫细胞其实是肿瘤微环境的重要组成部分。
长期以来,免疫细胞都是英勇的正面角色,充当人体内的“警察”。但随着对肿瘤微环境研究的不断深入,人们慢慢发现,真实的情况要复杂很多。位于肿瘤微环境中的免疫细胞,也称为“肿瘤浸润免疫细胞”,具有双重作用,根据肿瘤微环境的复杂信号,它们有可能消灭肿瘤或促进肿瘤生长。
在肿瘤微环境中,既有发挥抗肿瘤作用的活化T淋巴细胞,又存在M2型巨噬细胞、髓系来源抑制细胞及调节性T细胞等免疫抑制细胞。这种看似自相矛盾的情况同时存在于肿瘤微环境中。而新的证据更是表明,即使是同一类型或亚群的免疫细胞,对患者预后的影响也有不同,甚至相反。
都知道肿瘤细胞能够改造微环境,但直接“绑架”免疫细胞,让免疫细胞为自己“干活”,还是相当让人震惊的!肿瘤细胞到底干了什么?是什么决定了免疫细胞促肿瘤或是抗肿瘤呢?科学家们很是困惑。
就因为免疫细胞的这种“两面性”,科学家们没法让T细胞之外的其它免疫细胞参与到免疫疗法的设计当中。免疫疗法要想继续发展,就必须搞懂肿瘤微环境对肿瘤浸润免疫细胞的影响!
▌抗肿瘤,B细胞比T细胞更关键!
首先打破这种僵局的,竟然是B淋巴细胞。随着三项研究在《Nature》杂志上发表,B细胞成功“逆袭”,或将代替T细胞成为免疫疗法的“头牌”!
在以往的研究中,B细胞同样具有两面性,在一些研究中抗肿瘤,而另一些研究中则促肿瘤。随着相关研究的不断丰富,研究者们终于锁定了影响B细胞最终表现的因素:三级淋巴样组织。
三级淋巴样组织位于肿瘤周围或肿瘤内部,是一种可以独立触发免疫反应的类似淋巴结的结构。肿瘤在哪,三级淋巴样组织就在哪里产生,人们非常形象地将其称为“免疫战场”的前线基地或桥头堡。目前很多研究发现,三级淋巴样组织和肿瘤的预后密切相关。
而本次研究则表明,三级淋巴样组织的成熟与否是影响B细胞最终表现的决定性因素。
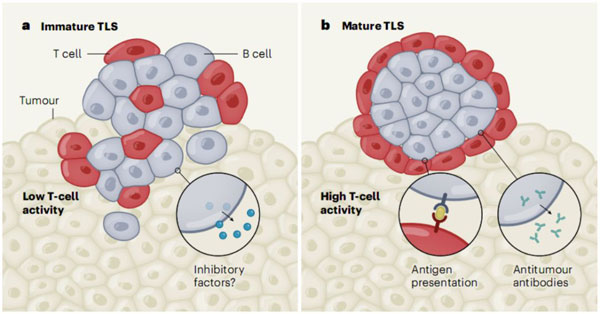
图3:当B细胞处在三级淋巴样组织的未成熟细胞室中,则抑制免疫系统杀死肿瘤细胞;而处于成熟细胞室中,则促进免疫系统杀死肿瘤细胞
B细胞就像一个杀伤力强大的狙击手,当他位于安全的“堡垒”中时,就能有效的杀死肿瘤细胞;但暴露在危险环境中,就会被肿瘤细胞“劫持”,变成人质,反而抑制免疫系统的行动。
除此之外,研究还表明成熟三级淋巴样组织中B细胞的存在与T细胞活性的增加、免疫系统靶向肿瘤细胞能力的提高以及肿瘤对免疫治疗反应的可能性增加有关。并且,治疗响应者的B细胞和三级淋巴样组织标记,比目前用于理解免疫治疗结果的典型T细胞标记更为突出。
说人话就是,B细胞能和T细胞起到协同作用,增强免疫治疗疗效,并且在抗肿瘤免疫中的作用可能比T细胞更为关键!比T细胞更重要!这可不得了了。
在免疫治疗领域,我们已经围着T细胞转了一二十年了。尽管PD-1单抗和PD-L1单抗的疗效有目共睹,但却无法惠及更多的患者。
现在到了免疫疗法换新篇的时候了。
相信不久的将来,针对B细胞的免疫疗法就会打破T细胞的“垄断地位”,再一次颠覆现有的癌症治疗模式。
彼时,免疫疗法的威力又将再上一层楼。我们离治愈癌症,又近了一大步。
祝愿我们都能迎来那一天。
来源:乳腺癌互助圈
2020-11-12 16:29

好医友小编
联系医学顾问
医学顾问微信在线
